座談会 JKA発足5年 CKD対策の過去・現在・未来

- 柏原 直樹 氏:川崎医科大学高齢者医療センター 病院長
- 土井 悦子 氏:国家公務員共済組合連合会 虎の門病院 栄養部 部長
- 宮本 陽子 さん:一般社団法人 全国腎臓病協議会 全国腎臓病協議会 専務理事・中国ブロック担当
- 祖父江 理 氏(司会):香川大学医学部附属病院 腎臓内科 病院准教授
日本におけるCKD対策の始まり
祖父江 氏(司会) JKAが発足して5年という1つの区切りを迎えましたので、本日はその活動を振り返りつつ、現在のCKD対策の課題や未来に必要な視点を皆様とお話できればと思います。よろしくお願いいたします。
柏原 氏 討議にあたり、まずCKD対策の黎明期と言っていい時代について少しお話します。
今、われわれが使っている言葉「CKD」は、2002~2004年ごろ、軽度の腎機能障害やアルブミン尿が心血管疾患リスクの1つとして注目されるようになった米国で生まれた言葉です。この2つの病態を総称してCKDと呼称するようになりました。
この米国の動きに呼応するように、松尾 清一 先生がCKD対策のイニシアティブを取られ、日本慢性腎臓病対策協議会の設立など、現在の活動につながる一連の取り組みをされました。「エビデンスに基づくCKD診療ガイドライン」も2009年にはじめて作成され、この時作成された骨子を活かしながら改定を重ねています。慢性腎臓病対策協議会を立ち上げ、CKD対策を進めていかれました。
CKD対策を担う組織をより堅固なものすべく、2018年にNPO法人として設立したのがJKAです。JKAは、主に4つの事業に取り組んでいます(表)。

祖父江 氏 腎臓病における対策の歴史は21世紀から始まった、といって良いですね。
柏原 氏 そうですね。当時取り組まれていたCKD総合対策は、全く何もないゼロの状態から、疫学調査、システム構築、社会への啓発活動、国際貢献などを戦略的に取り組まれており、それに当たられた諸先生方の先見性とリーダーシップに感銘を受けています。10数年前はゼロであったeGFRの計測が、今ではどこの病院でも計測可能になるなどという、大きな功績も残されました。
5年間のJKAの活動を振り返って
祖父江 氏 今回の振り返りでは「普及啓発」「人材育成」「多職種連携」を主なワードとして討議をしていきます。
「普及啓発」活動については、まずCKDという言葉の認知がメタボリックシンドロームなどといった言葉などに比べて浸透不足であり、更なる告知の必要性を感じています。また、JKAでは2019年6月より、啓発活動の1つとして、年2回のニューズレターを発刊しています。本誌をCKDの認知度の向上や疾患啓発に役立てるべく、今号よりリニューアル。今後は、読者となる医療関係者のモチベーション向上や事例の共有をよりわかりやすく伝えるとともに、患者さんとのコミュニケーションに役立つ内容も拡充していきます。
柏原 氏 ニューズレターで届けるべきは「病気を抱えるあなたを1人しない」という、われわれ医療従事者の決意ではないでしょうか。
記事では、各地域・各施設の治療や活動などを具体的に紹介するわけですが、どの記事においてもその根底に流れる想い「あなたは1人じゃない。あなたの病気のことを一生懸命考えている」が、にじみ出てくるものであってほしいと思います。腎臓病に取り組む医療従事者も、研究・治療、患者指導などその役割、立場はざまざま。職種によってアプローチの仕方も違いますが、皆「あなた」に向かって皆さんが取り組んでいる姿を通して想いを伝えていただきたいです。
祖父江 氏 寄り添いの気持ちを伝えていくことは大切ですね。今後はそのあたりもしっかり意識して作り込んでいきます。
さて、ここからこれまでの活動について振り返ってまいります。柏原先生、JKA活動の現在地をお話いただけますでしょうか。
柏原 氏 厚労省腎疾患対策検討会報告書が発出され5年が経過しました。各活動の中間評価を行っています。その中から興味深いデータを1つご紹介します。
新規透析患者において、男性は20の県、女性は27の県で患者数の減少が見られたというものです。これは、各地域で実施された5年間の取り組みが功を奏していることが証明できる嬉しい結果です。とはいえ、75歳以上の男性では、その減少が思わしくないとう結果も出ています。しかしこのことは、30~50代の男性を新たな重点ターゲットとする次のステージを導き出しました。
現在の75歳以上の男性は、経済大国日本を支えてきたいわゆる企業戦士。彼らは、健康診断(健診)こそ受けてもその結果に異常があった時のケアはおろそかで、退職後受診した時にはすでに腎機能が悪化していたという状況が推察できます。こういった考察に基づき、今後の最優先ターゲットを30~50代の男性とし新たな対策を打っていく予定です。
祖父江 氏 「人材育成」では、JKAが新設した腎臓病療養指導士(CKDE)制度に注目し議論していきたいと思います。標準的なCKDの保存療法を現場に浸透させることを目的に立ち上げたCKDE制度。年々その資格保有者数は増加していますが、現時点での本職における役割や今後の活かし方などについてご意見をお願いします。
土井 氏 患者さんの役に立ちたいという高いモチベーションを持っているメディカルスタッフにとって、CKDE制度は学びを深める機会として大変有益であると思います。しかし、資格取得という達成感を持って自分の職場に戻った際、すぐにその資格を現場で活かせずジレンマを抱えるCKDEも多いと感じています。
それを打破すべく、各地でさまざまなグループの活動が聞かれているので、今後良い方向に向かうことが期待できると思います。また、患者さんに対してこの資格やその役割をどう伝えしていくのかも課題の1つかもしれません。
祖父江 氏 私の住む香川県でも今度CKDEの会を立ち上げる話が出ています。医師による主導も必要でしょうが、CKDE自身が主体的に活動できる体制が整えていけたらと思っています。
土井 氏 すでに活動を開始しているグループからは、住民を対象とした啓発活動の中で、子どもたちに塩の適切な摂り方をクイズ形式で伝えたという報告も共有されています。子どもにとっては自身の将来の健康の土台にもなりますし、外で得た情報を家庭に持ち帰ることで、家族の食事にも良い影響をもたらすといった成果も期待される良い取り組みですよね。このような積極的な活動が各地で広がっていくと良いと思います。
祖父江 氏 実際に治療をされている宮本さんにもお伺いします。CKDE制度や彼らの活動についてどのような認識をお持ちですか。
宮本 さん 私のように患者会で活動している者であれば、この制度ができたことやCKDEに対する認識はある程度持っています。実際、私は公開されている名簿を見て「この看護師さんも資格を取られたのだ」と嬉しく感じたこともあります。 とはいえ、多くの患者は知らないように思います。こうした患者における認知率の向上や資格をお持ちのスタッフのジレンマについては、やはり診療報酬における点数化が認められ、実際の診療・治療の現場で活躍するための環境整備が大切だと思います。
柏原 氏 厚生労働省などへのアプローチはわれわれも常に考え、保険収載についても働きかけています。それは省内での担当者との連携強化しかり、研究班を立ち上げそこで積み上げたエビデンスなどの数値的なものからアプローチする方法もしかりです。現時点で目に見える成果が少なく、不安になられている方もいらっしゃるでしょうが、「絶対やり遂げたい」という強い気持ちで取り組んでいます。もう少しお待ちいただきたいと思っています。
CKD対策におけるチーム医療の重要性
祖父江 氏 次に多職種連携について掘り下げていきたいと思います。今年度、厚生労働省の方からもCKDの多職種連携のモデル事業として6都府県が選ばれるなど、これからの成果が期待されている取り組みです。このような支援について、患者さんの立場ではどのようなことが求められるものでしょうか。
宮本 さん 腎臓病は、痛くもかゆくもない病気。患者さんの捉え方も千差万別で、何が治療のモチベーションにつながるかわかりません。だからこそ、さまざまな職種の方々にサポートいただくことが必要になってくるように思います。
また、社会保険加入者に見られる事例として、転勤で単身赴任になったのをきっかけに、外食や出来合いの食事がメインとなり、気が付いたら血糖値が500台になっていたということがあります。
現時点では、健診後の再検査は義務ではないので、やはり行かない方も多い。行かないとどうなるか、予防や治療の必要性などの啓発対策など何らかの手立てを早急に立ててほしいという想いがあります。先ほどの仕事を辞めた70代になってはじめて病院に行くという方も減るのではないでしょうか。
祖父江 氏 今は70歳ぐらいまで働く方も多く、国民健康保険加入時にはすでに病状が進んでいるという方が結構いるという現実があります。社会保険での健診項目でも血清クレアチニン値を入れている団体も増えていますし、そこをどう受診に結び付けていくかが課題ですね。
宮本 さん また多職種連携という点では、私が通っている病院の例もご紹介したいです。大変混んでいる病院で、長く待つこともあるのですが、その待合室で過ごす時間を利用して、管理栄養士さんが栄養指導をしてくれるのです。患者にとって食事の指導は重要ですし、時間の有効活用にもなっています。
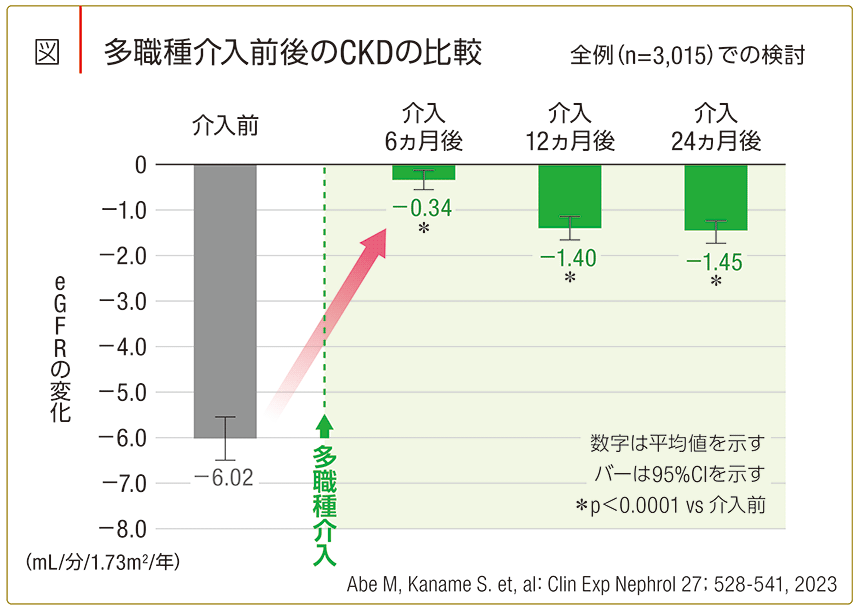
土井 氏 待合室での取り組みは、ほかの施設でも取り入れられるところがありそうですね。実際、多職種連携によって、患者さんの予後が良いというデータも出ています(図)。ただし、効果的な取り組みにするには、医師からの動機付けがカギになるのではないでしょうか。患者さんの中には、医師に「あなたは治療が必要ですよ」と言われてはじめて真剣に病気と向き合う方もいらっしゃいます。CKDにおいて発症予防のための啓発活動、早期からの重症化予防は重要ですが、看護師・保健師、薬剤師、管理栄養士等による働きかけでは、受診勧奨や療養行動のきっかけとしては弱いと感じることもあります。ですから、医師による動機付けができた患者さんに、診察室ではできないその後のケアを、CKDEをはじめとするメディカルスタッフがお手伝するといった役割分担ができると良いのではないでしょうか。
京都や熊本ほか各地で、連携に関する良い事例も挙がってきていますが、多職種チームの活動では要として医師が中心にいることで、メディカルスタッフがそれぞれ力を発揮できているように感じています。
CKD対策――活動の課題と未来
柏原 氏 日本は世界の中で最も検診が整備されています。しかし、祖父江先生がおっしゃったように異常判明時における次のステップが的確に示せない現状があります。保健師も認知症や糖尿病など対応する項目が後を絶たない中、腎臓も細かく受診指導をとなると困難でしょう。1つのパスのみに頼るのも限界があり、複数のアプローチが必要だと感じています。
例えば、先述の第1ターゲットとなる30~50歳代の男性においては、雇用している企業に対して経営的観点でのアプローチが有効だと考えます。企業内で透析患者が10人出れば、年間約5,000万円ものの医療費負担をすることになりますので、経営課題の一つとして腎臓病対策も入れていただく「健康経営」の視点を働きかけていきます。
祖父江 氏 健診結果については、そもそも結果を見ない受診者がいます。国民健康保険の場合になりますけど、香川県内のすべての自治体では、健診結果が思わしくない人に対し、検査数値に基づき「CKDですよ」という手紙を送付するという取り組みを行っています。手紙の下半分には受診を証明する医師の署名記入欄があり、それを自治体に返送してもらうことまでを一連の対応として明示。単に「CKDです」「受診しなさい」というより、作業をあえて付けることで受診率が上がると聞いています。このような行政からのアプローチも有効な手段でしょう。
柏原 氏 いろいろ課題もありますが、効果を上げている施策もいくつか出てきていますね。とはいえ、こういった取り組みは、トップダウンでは絶対進まないなと思っています。
地域によって文化、習慣、環境が異なります。ボトムアップでしか対策は進まないと考えています。その土地の暮らしに応じた方法を探っていくしかありません。好事例の横展開という言葉をよく聞き、厚生労働省からも挙げてほしいと言われますが、各地に好事例があっても、その環境や背景が全く異なるので、実際は横展開しにくいものが多い気もしています。
祖父江 氏 大切なのは、ほかのエリアの好事例を自分の地域でそのまま取り込もうとするのではなく、背景や文化を踏まえてアレンジすることなのかもしれませんね。
柏原 氏 おっしゃる通りです。情報の共有は大切ですし、他地域での成功体験を持った人がプロジェクトに加わることで、良い結果につながることはありますし、仲間づくりという視点も大切です。行政、企業、医療従事者、患者、異なる立場の人々が、同じ方向を向いて共に活動することで生まれる成果は確実にあります。そして、われわれは、腎臓病の患者さんの健康寿命を延ばし、疾病をもっていても社会や家庭で役割を果たすことのできる“社会参画寿命”の延伸も実現したいと願っています。
祖父江 氏 それぞれの立場からたくさんのお話をいただき、いろいろ見え、改めて検討しないといけないことなどが浮き彫りになったかと思います。ここでお話いただいたこと、またこのお話をお読みいただくことで出てくる反応なども活かし、これからのJKAの活動に役立てていければと思います。本日はありがとうございました。